Giới thiệu
Mục tiêu của liệu pháp Hormone đối với người chuyển giới, còn được gọi là liệu pháp thay thế Hormone từ nam sang nữ (MtF) hoặc liệu pháp hormone nữ hóa (FHT-feminizing hormone therapy) là để tạo sự nữ hóa trên cả cơ thể và tâm hồn. Việc trị liệu bằng các loại thuốc Hormone sinh dục hoặc kích thích tố sinh dục được sử dụng làm trung gian cho quá trình thay đổi này. Hormone sinh dục gồm có Estrogens (E), Progestogens(P), và Androgens. Nồng độ Hormone sinh dục trong cơ thể là do tuyến sinh dục sản xuất từ khi ta được sinh ra. Đàn ông thì có tinh hoàn, nó sản xuất 1 lượng lớn nồng độ Hormone Androgens(Hormone sinh dục nam) và rất thấp Estrogens (Hormone sinh dục nữ). Trong khi phụ nữ có buồng trứng, nó sản xuất 1 lượng lớn Estrogens và progestogens trong khi nồng độ Androgens lại rất thấp.
Do đó, những người chuyển giới, chẳng hạn như người chuyển giới nữ, sẽ được dùng các thuốc Estrogens, progestogens và Anti-Androgens (Kháng hormone nam- AAs) để điều chỉnh lại nồng độ hormone sinh dục trong máu từ của nam sang nữ.

Các hormones sinh dục
Estrogens chính trong cơ thể là Estradiol (E2), Progestogens chính là Progesterone (P4), và Androgens chính là Testosterone (T) và dihydrotestosterone (DHT). Các hormones sinh dục chịu trách nhiệm cho việc phát triển các đặc điểm giới tính thứ cấp. Chúng làm trung gian tác động bằng cách hoạt động như chất chủ vận (hoặc chất kích hoạt) các thụ thể bên trong tế bào. Những thụ thể này bao gồm thụ thể androgen (AR), thụ thể estrogen (ER) và thụ thể progesterone (PR). Sau khi được kích hoạt, các thụ thể này điều chỉnh biểu hiện gen để ảnh hưởng đến tế bào.
Estrogens gây ra sự nữ hóa, trong đó có sự phát triển ngực, làm mềm mượt da, phân bố mỡ giống nữ (tập trung ở ngực, mông, đùi và hông, mở rộng và làm cong xương chậu (ở những người mà các đầu xương chưa bị đóng), và các thay đổi khác. Estrogens cũng là hormone chính phụ trách cho sự ham muốn tình dục ở nữ.
Progestogens về cơ bản không có vai trò nào được biết đến trong việc phát triển các đặc điểm nữ hóa hoặc góp phần phát triển ngực. Một số người chuyển giới nữ tuyên bố đã cải thiện sự phát triển của ngực với progestogen, thì sự liên quan của các hormone này đối với kích thước hoặc hình dáng của ngực vẫn còn gây tranh cãi nhiều và hiện nay không được ủng hộ. Thay vì đóng vai trò trong quá trình nữ hóa, progestogen có tác động quan trọng trong hệ thống sinh sản nữ và là hormone thiết yếu khi mang thai. Ngoài ra, nó cũng làm giảm tác động của Estrogens tại một số phần của cơ thể, ví dụ như tử cung, âm đạo và vú.
Trong khi đó Androgens gây ra những đặc điểm nam hóa, bao gồm sự phát triển và dài ra của dương vật, làm nở rộng vai và ngực, nở rộng xương sườn, thúc đẩy sự tăng trưởng cơ bắp, giọng nói trầm, phân bố mỡ theo kiểu của nam(tập trung ở bụng và eo), sự phát triển của lông mặt, lông cơ thể. Nó cũng gây ra sự ham muốn tình dục rõ rệt ở nam và kích thích (chẳng hạn như cương cứng tự phát). Androgens gây ra mụn trứng cá, bã nhờn, da dầu, rụng tóc, mùi cơ thể. Và ngăn chặn sự phát triển của tuyến vú.
Ngoài ra, hormones sinh dục cũng tác động đến não, gây ảnh hưởng đến nhận thức, cảm xúc và hành vi. Chúng cũng có tác động quan trọng với sức khỏe, cả về mặt tích cực và tiêu cực. Ví dụ, hormones Androgen tạo ra ham muốn và kích thích tình dục rõ rệt (bao gồm cả cương cứng tự phát). estrogen duy trì sức mạnh của xương và có khả năng bảo vệ chống lại bệnh tim , nhưng cũng làm tăng nguy cơ ung thư vú.
Thời gian tác động
Trong giai đoạn dậy thì bình thường ở cả nam và nữ, sự tiếp xúc với hormone sinh dục bắt đầu ở mức rất ít và tăng dần lên, chậm rãi trong nhiều năm và kết quả là sự trưởng thành về mặt giới tính xảy ra dần dần. Ở những người chuyển giới chưa dậy thì hoặc đã trải qua dậy thì, lượng hormone cao thường được sử dụng ngay từ ban đầu và điều này có thể dẫn đến những thay đổi về đặc điểm giới tính thứ cấp ra nhanh hơn nhiều. Bảng dưới đây được sao chép lại từ các nguồn tài liệu với sự sửa đổi nhỏ và thường được trích dẫn như một mốc thời gian về tác dụng của liệu pháp hormone ở người chuyển giới( Wiki-Table ). Nó dựa trên sự kết hợp giữa kinh nghiệm lâm sàng, ý kiến chuyên gia và các nghiên cứu lâm sàng về những người chuyển giới.
| Tác động | Khởi phát (1) | Hoàn thành (1) | Tính bền vững khi dừng thuốc |
| Phát triển vú | 2–6 tháng | 1–3 năm | Vĩnh viễn |
| Giảm hoặc làm chậm sự phát triển của lông mặt và lông cơ thể | 3–12 tháng | > 3 năm (2) | Có thể đảo ngược |
| Chấm dứt hoặc đảo ngược tình trạng rụng tóc | 1–3 tháng | 1–2 năm | Có thể đảo ngược |
| Làm mềm da và giảm nhờn da, giảm mụn trứng cá | 3–6 tháng | Không xác định | Có thể đảo ngược |
| Phân bố lại lượng mỡ trong cơ thể theo kiểu nữ tính | 3–6 tháng | 2–5 năm | Có thể đảo ngược |
| Giảm khối lượng cơ | 3–6 tháng | 1–2 năm (3) | Có thể đảo ngược |
| Mở rộng và làm tròn khung xương chậu (4) | Không xác định | Không xác định | Vĩnh viễn |
| Thay đổi tâm trạng, cảm xúc và hành vi | Ngay tức khắc | Không xác định | Có thể đảo ngược |
| Giảm ham muốn tình dục và cương cứng tự phát | 1–3 tháng | 3–6 tháng | Có thể đảo ngược |
| Rối loạn cương dương và giảm xuất tinh | 1–3 tháng | Không xác định | Có thể đảo ngược |
| Giảm sản xuất tinh trùng và vô sinh | không xác định | > 3 năm | Tùy cá thể (5) |
| Giảm thể tích tinh hoàn | 3–6 tháng | 2–3 năm | không xác định |
| Thay đổi giọng nói | Không (6) | Không | Không xảy ra |
(2) = Liệu pháp hormone thường ít ảnh hưởng đến mật độ lông mặt ở những người chuyển giới. Có thể triệt lông bằng điện phân hoặc laser.
(3) = Có thể thay đổi đáng kể tùy thuộc vào tập thể dục, vận động nhiều hay ít.
(4) = Chỉ xảy ra ở những người trẻ chưa hoàn thành quá trình đóng sụn tăng trưởng xương (có thể hoàn toàn không xảy ra ở những người sau tuổi dậy thì).
(5) = Chỉ có estrogen, đặc biệt ở liều cao, mới có khả năng gây vô sinh lâu dài hoặc không thể phục hồi;
Suy giảm khả năng sinh sản do thuốc Antiandrogen gây ra thường dễ dàng hồi phục khi ngừng thuốc.
(6) = Luyện tập nữ hóa giọng nói là 1 lựa chọn rất tốt
Nồng độ hormone bình thường ở 2 giới
Ở người chuyển giới nữ sử dụng HRT, xét nghiệm nồng độ hormone sinh dục trong máu để giúp xác định rằng nồng độ hormone của họ đã được điều chỉnh đúng bằng việc dùng các thuốc nội tiết và nồng độ đó nằm trong phạm vi bình thường của nữ.
Nồng độ hormone có thay đổi khác nhau nhưng theo cách dự đoán được trong chu kỳ kinh nguyệt bình thường của phụ nữ hợp giới.
- Pha nang noãn: nửa đầu của chu kỳ hoặc các ngày từ 1–14
- Giữa chu kỳ: Các ngày từ 12–16 hoặc lâu hơn
- Giai đoạn hoàng thể: nửa sau của chu kỳ hoặc các ngày từ 14–28
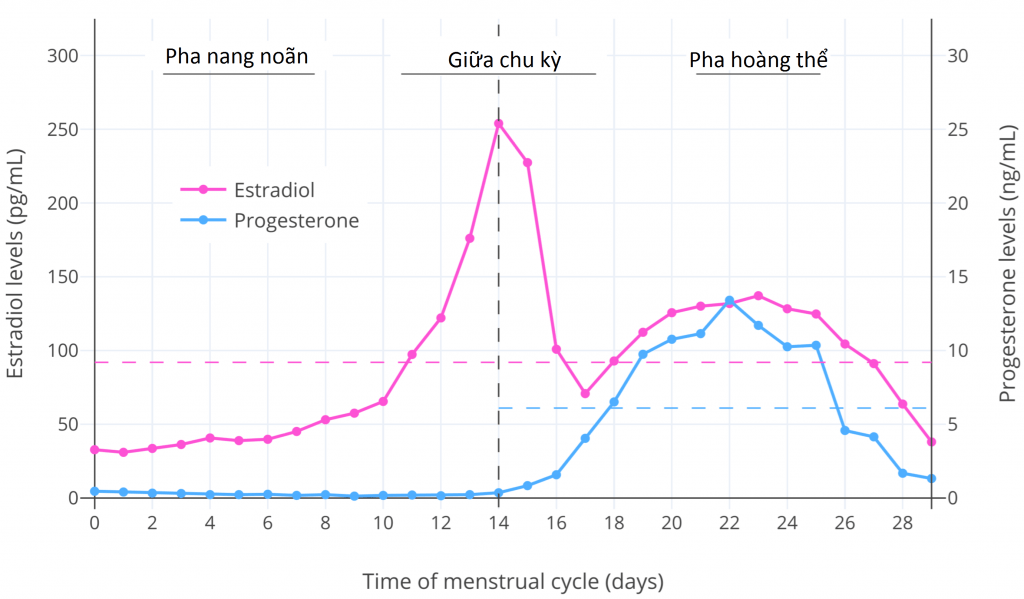
Như có thể thấy từ biểu đồ, nồng độ estradiol tương đối thấp và nồng độ progesterone rất thấp trong pha nang; nồng độ estradiol nhanh chóng tăng lên mức rất cao, và kích hoạt rụng trứng trong thời gian giữa chu kỳ; nồng độ estradiol và progesterone trải qua một đợt va chạm và đều tương đối cao trong giai đoạn hoàng thể (mặc dù estradiol không cao như trong thời kỳ đỉnh điểm giữa chu kỳ).
Bảng dưới đây cho thấy phạm vi giá trị cho nồng độ estradiol, progesterone và testosterone ở cả nữ và nam, cho phép so sánh nồng độ hormone giữa nam và nữ.
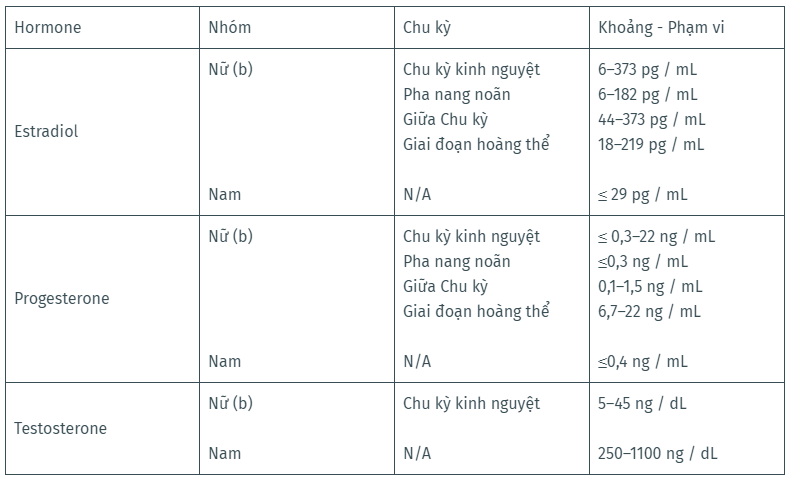
Nồng độ Estradiol (E2) ở nữ trung bình khoảng 100 pg/mL và ở nam là 25 pg/mL, trong khi nồng độ Testosterone trung bình ở nữ vào khoảng 30 ng/dL còn ở nam là 600 ng/dL. Dựa trên những giá trị này, mức độ testosterone trung bình ở nam giới cao gấp khoảng 20 lần so với nữ.
Ngoài các giá trị trong bảng, nồng độ Testosterone trung bình ở những người phụ nữ có triệu chứng thừa Androgen (ví dụ, mọc lông trên mặt / cơ thể) do chứng buồng trứng đa nang là khoảng 60 ng/dL. Do đó, với phụ nữ ngay cả khi nồng độ Testosterone tăng nhẹ hơn mức bình thường cũng có khả năng gây ra các tác dụng quá mức trên cơ thể.
Mục tiêu của liệu pháp hormone nữ hóa cho người chuyển giới là đạt được cả 2 mức nồng độ Estradiol và Testosterone trong phạm vi bình thường của nữ. Các phạm vi thường được khuyến nghị trong nhiều tài liệu là 100 đến 200 pg/mL đối với mức estradiol và dưới 50 ng/dL đối với nồng độ testosterone(Wiki-Table ). Nhưng trên thực tế, thường thì nồng độ estradiol cao hơn sẽ rất hữu ích để giúp ức chế mức testosterone.
Ức chế tuyến sinh dục
Ngoài những tác dụng tổng quát lên cơ thể và não bộ, Estrogens, progestogens, Androgens còn có hiệu ứng Antigonadotropic. Nghĩa là, nó ức chế Hormone giải phóng Gonadotropin (GnRH) và hạn chế tuyến yên bài tiết ra các gonadotropin, là Hormones tạo hoàng thể (LH) và hormone kích thích nang trứng (FSH), những hormone này mang tín hiệu đến các tuyến sinh dục để tạo ra các hormones sinh dục và hỗ trợ những gì cần thiết cho các tế bào tinh trùng hoặc trứng sinh sản. Nếu nồng độ gonadotropin bị ức chế đủ — > Các tuyến sinh dục sẽ không còn sản xuất ra hormones sinh dục nữa và khả năng sinh sản sẽ bị ngừng, khoảng 95% các hormone sinh dục trong cơ thể được tạo ra bởi các tuyến sinh dục. Với nồng độ đủ cao, Estrogens có thể ức chế tối đa nồng độ Testosterone đến 95% ở Nam cũng như ở người chuyển giới nữ. Trong khi progestogens có thể ức chế tối đa nồng độ của Testosterone từ 70-80%. Nồng độ Estradiol (E2) ở mức 200 pg/mL có thể ức chế nồng độ Testosterone đến 90% (~50 ng/dL), còn khi nồng độ Estradiol (E2) ở mức 500 pg/mL có thể ức chế nồng độ Testosterone đến 95% (~20 ng/dL). Việc dùng liều cao Estrogens hoặc Progestogens với hiệu ứng ức chế Hormone giải phóng Gonadotropin thường được tận dụng trong liệu pháp hormone nữ hóa cho người chuyển giới để ngừng hẳn việc sản xuất Testosterone tại tinh hoàn. Việc kết hợp Estrogens và Progestogens được sử dụng để ức chế tối đa nồng độ Testosterone với liều thấp hơn mức khi dùng riêng lẻ Estrogens hoặc Progestogens. Sau đây là 1 ví dụ về việc ức chế nồng độ Testosterol bằng liệu pháp Estradiol. (Wiki-Graph):
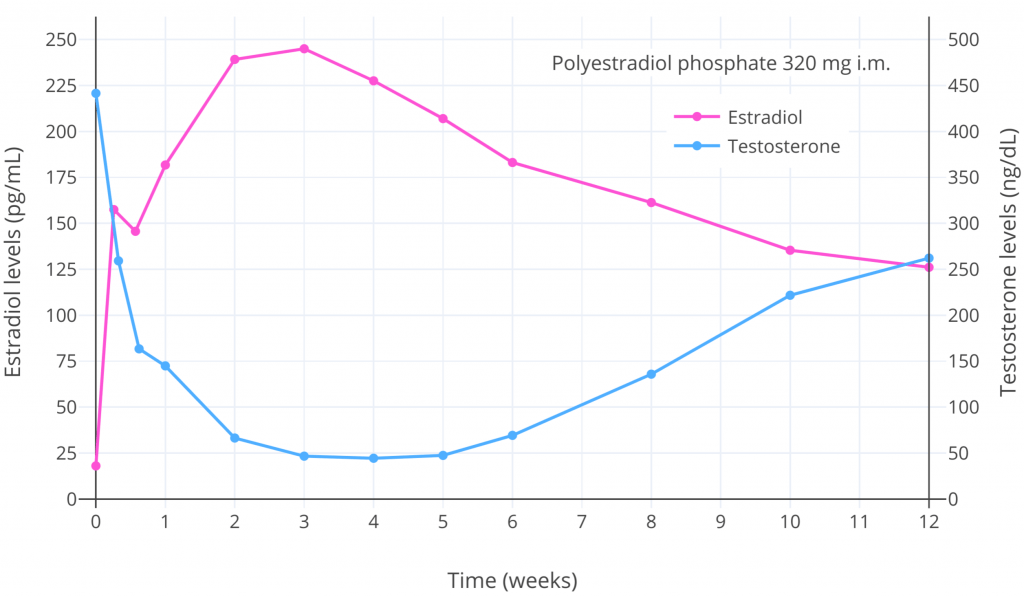
Nồng độ Estradiol và Testosterone sau khi tiêm 1 mũi polyestradiol phosphate (PEP) (tiền chất của Estradiol) ở nam bị ung thư tuyến tiền liệt (Stege et al., 1996). Mức giảm cao nhất của nồng độ Testosterone xảy ra khi nồng độ Estradiol lớn hơn 200pg/mL và là giảm khoảng 90%.
Cần lưu ý rằng những con số trước đây về ức chế testosterone bằng estrogen và progestogen là giá trị trung bình, có sự khác biệt đáng kể giữa các cá nhân về mức độ ức chế testosterone. Nói cách khác, một số người có thể cần nhiều hơn hoặc ít hơn về liều lượng thuốc để đạt được mức giảm testosterone tương tự.
Các loại thuốc nội tiết
Estrogen
Estrogens được sử dụng trong liệu pháp thay thế hormone ở người chuyển giới nữ gồm Estradiol và Estradiol Esters. Ví dụ cho Estradiol Esters là những chất:
Chúng đều là prodrug (tiền chất) của Estradiol
Tiền chất là gì? Các chất trên đều chuyển hóa thành Estradiol (E2) khi ở trong cơ thể và đều là các Estrogens đồng nhất sinh học (Bio-identical)
Mặt khác, Các Estrogens dạng không đồng nhất sinh học (non-bioidentical) ví dụ như:
- Ethinyl-Estradiol (EE) – được sử dụng gần như độc quyền trong các loại thuốc tránh thai (Dùng trong các thuốc Diane-34, Beriz, OC-35,…) – Các thuốc này làm tăng nguy cơ hình thành huyết khối tĩnh mạch sâu, cực kỳ không khuyến cáo sử dụng
- Conjugated-Estrogen (CEEs-Estrogen liên hợp từ nước tiểu ngựa cái mang thai) [Được dùng trong các loại thuốc như Premarin, Estromon]
Các thuốc trên gây ra sự đối kháng chuyển hóa ở gan và có tác dụng không cân xứng tới quá trình tổng hợp protein tại gan. Hậu quả là tăng nguy cơ bị huyết khối, kháng insulin, các vấn đề về tim mạch, và các vấn đề khác liên quan đến sức khỏe. Cũng vì những yếu tố nguy cơ trên và trên thực tế thì cần liều Estrogens cao để có thể ức chế được nồng độ Testosterone ở những người chuyển giới nữ vẫn còn tuyến sinh dục, Vì vậy dạng Estrogens không đồng nhất sinh học không bao giờ nên được sử dụng trong liệu pháp hormone nữ hóa cho người chuyển giới.
Đơn trị liệu (Monotherapy)
Estrogen có thể được sử dụng một mình với liều lượng cao để ức chế nồng độ testosterone về mức nữ (<50 ng/dL). Liều estrogen cao có thể gây nhiều nguy cơ ảnh hưởng đến sức khỏe như hình thành máu đông và các vấn đề tim mạch, vì vậy việc sử dụng liều estrogen thấp hơn có thể được coi là tối ưu (Getahun et al., 2018; Wiki; Wiki). Tuy nhiên, cũng cần lưu ý rằng nguy cơ tuyệt đối về các biến chứng sức khỏe khi dùng estradiol đường tiêm hoặc đường “không uống” liều cao là thấp và thấp hơn nhiều so với các loại estrogen đường uống không đồng nhất sinh học như estrogen liên hợp hoặc ethinyl estradiol. Và các tác dụng phụ đó cũng chỉ giới hạn ở những người có các yếu tố nguy cơ cụ thể. Bao gồm tuổi già, hút thuốc, béo phì, ít vận động, sử dụng đồng thời progestogen và phẫu thuật.
Progestogens
Progestogens gồm Progesterone (đồng nhất sinh học) và progestins (progestogens tổng hợp) ví dụ như medoxyprogesterone acetate (MPA; thuốc Provera, Depo-Provera), norethisterone (NET), và Hydroxyprogesterone Caproate(OHPC, thuốc Proluton), có đến hàng tá Progestins. Progesterone đồng nhất sinh học an toàn hơn so với progestins và nên là progestogen được sử dụng trong HRT. Tuy nhiên có bằng chứng cho thấy progesterone không phải đường uống cũng có những rủi ro về sức khỏe như progestins.
Kháng Androgens (Anti-Androgens) - AAs
Ngoài Estrogens và Progestogens, còn có 1 nhóm thuốc nội tiết khác được sử dụng trong liệu pháp thay thế hormone (HRT) là Anti-Androgens (AAs). Những loại thuốc này vô hiệu hóa tác dụng của Androgens trong cơ thể. Chúng hoạt động theo các cơ chế khác nhau bao gồm các chất đối kháng thụ thể Androgens (Trực tiếp ngăn chặn tác dụng của Androgens), hoặc Antigonadotropins (Ngăn chặn sự sản sinh ra Androgens), và ức chế chất tổng hợp ra Androgens (Ức chế chất tổng hợp xúc tác enzyme của Androgens), Ví dụ:
- Androgens Receptor antagonists (chất đối kháng thụ thể Androgens): Steroidal AntiAndrogens (SAAs) như Spironolactone và NonSteroidal AntiAndrogens (NSAAs) như Bicalutamide (thuốc Casodex).
- Antigonadotropin (Chất ức chế giải phóng Gonadotropin) : estrogens, progestogens, chất chủ vận GnRH và chất ức chế GnRH như Leuprorelin(Lupron), và elagolist (Orilissa).
- Chất ức chế tổng hợp Androgens: 5α-RIs như finasteride và dutasteride
Mặc dù Estrogens và Progestogens đều là các chất ức chế gonadotropin và do đó có chức năng kháng Androgens, nhưng chúng thường không được gọi là Anti-Androgens. Thay vào đó thuật ngữ Anti-Androgens thường được dành riêng cho các loại chất kháng Androgens khác. Đặc biệt là các chất đối kháng thụ thể Androgens như: Spironolactone, Cyproterone Acetate, Bicalutamide
Thuốc thuần đối kháng thụ thể Androgens
Spironolactone và Bicalutamide là thuốc thuần đối kháng thụ thể Androgen, Không giống như các chất antigonadotropin và chất ức chế tổng hợp androgen, thuốc đối kháng thụ thể androgen không hoạt động bằng cách ức chế mức androgen, và hiệu quả của chúng trong việc kháng Androgens bị hạn chế bởi tác dụng trên; Do bản chất cơ chế hoạt động của chúng là trực tiếp ngăn chặn tác dụng của Androgens lên cơ thể, hiệu quả kháng Androgen của các chất đối kháng thụ thể phụ thuộc nhiều vào liều lượng và phụ thuộc vào nồng độ testosterone ban đầu của cá nhân đó. Liều lượng tương đối cao theo trọng lượng có thể được sử dụng để ngăn ngừa tối đa tác động của testosterone, đặc biệt là trong bối cảnh mức testosterone vẫn ở mức nam. Tuy nhiên, các chất thuần đối kháng thụ thể Androgens như Spironolactone và Bicalutamide rất hữu dụng khi nồng độ Testosterone đã bị ức chế rõ rệt (<150ng/dL). Và vì chúng không làm giảm nồng độ Testosterone nên việc xét nghiệm máu thường ít mang lại thông tin hiệu quả.
Spironolactone có tác dụng phụ là đối kháng aldosterone và có nguy cơ làm tăng nồng độ kali máu, nồng độ kali cao có thể đe dọa đến mạng sống ở những người có các yếu tố nguy cơ tuy rất hiếm gặp. Việc kiểm tra nồng độ kali máu khi điều tri bằng Spironolactone được khuyến cáo ở những người có yếu tố nguy cơ gây kali máu cao, và không cần thiết ở những người không có những yếu tố nguy cơ đó. Các yếu tố nguy cơ gây nên nồng độ kali máu cao gồm tuổi già, có bệnh về thận hoặc đang sử dụng các loại thuốc tăng kali hoặc thực phẩm bổ sung kali.
Bicalutamide là chất đối kháng thụ thể Androgens mạnh hơn Spironolactone, có chọn lọc và hiệu quả hơn, ít tác dụng phụ hơn Spironolactone, nó không đối kháng aldosterone hoặc gây tăng kali máu. Nó hầu như không có tác dụng phụ nào đối với phụ nữ. Bicalutamide cũng không tương tác bất lợi đến Estradiol. Thuốc chứa Bicalutamide có nguy cơ nhỏ gây rối loạn chức năng gan, và trường hợp hiếm gặp gây suy gan hoặc gây bệnh phổi. Xét nghiệm kiểm tra chức năng gan được khuyến cáo khi sử dụng Bicalutamide. Bicalutamide chủ yếu được sử dụng để điều trị cho nam bị ung thư tuyến tiền liệt, nhưng cũng được sử dụng để điều trị các trường hợp phụ thuộc androgens và ngày càng được sử dụng nhiều trên người chuyển giới nữ. Do những ưu điểm đó, Bicalutamide có thể sẽ thay thế hẳn Spironolactone như một chất kháng Androgens trong HRT cho người chuyển giới nữ.
Cyproterone Acetate
Cyproterone Acetate (CPA) hoạt động bằng cả ngăn chặn trực tiếp tác dụng của Androgens và ức chế mạnh nồng độ Testosterone do hoạt động Progestogenic rất mạnh của nó. (Wiki-Graph):
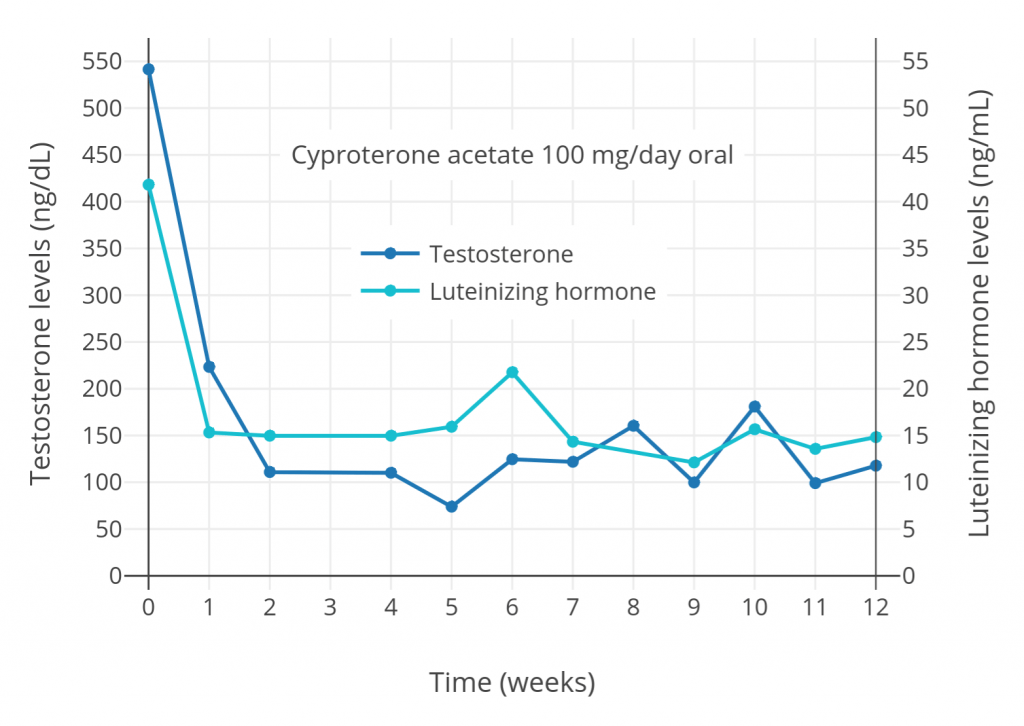
Việc ức chế nồng độ Testosterone của CPA chứng minh rõ ràng nó hoạt động như 1 chất kháng Androgens, việc kết hợp Estrogens và CPA có thể ức chế tối đa nồng độ của Testosterone.
Tác dụng phụ của CPA là có nguy cơ gây tăng men gan, và các trường hợp tổn thương gan hiếm gặp, gây huyết khối, và u não. Xét nghiệm theo dõi chức năng gan và nồng độ prolactin được khuyến cáo trong quá trình điều trị bằng CPA. Để hạn chế tác dụng phụ có thể sử dụng CPA với liều thấp nhất trong khi vẫn có tác dụng trong việc kháng Androgens, liều như vậy thấp hơn nhiều so với liều thường được sử dụng trong lâm sàng. Có 1 điều cần lưu ý là CPA không được cấp phép cho sử dụng tại Hoa Kỳ, nhưng được phép ở một số quốc gia khác.
Thuốc ức chế 5α-Reductase
5α-RIs hoạt động bằng cách ngăn chặn Testosterone chuyển hóa thành dihydrotestosterone (DHT), 1 chất mạnh hơn rất nhiều lần ở trong các mô cụ thể như da, nang lông và tuyến tiền liệt. Vì vậy nên hiệu quả kháng Androgens của nó chỉ giới hạn trong điều trị rụng tóc,mọc lông quá mức trên khuôn mặt hoặc cơ thể, và phì đại tuyến tiền liệt à chúng không phù hợp để làm thuốc kháng Androgens ở người chuyển giới nữ vì có ít hoặc không có ảnh hướng đến tác dụng của Testosterone ở các bộ phận khác trong cơ thể.
Thuốc đồng vận và đối vận GnRH
Các chất đồng vận GnRH và chất đối vận GnRH hoạt động bằng việc chặn hoàn toàn tác dụng của GnRH, do đó ngưng hoàn toàn việc sản xuất ra các hormone sinh dục ở tuyến sinh dục. Nó giống y hệt việc thiến sinh học nhưng có thể đảo ngược quá trình khi ngưng thuốc, và là thuốc kháng Androgens lý tưởng cho người chuyển giới nữ. Không may là nó có giá rất đắt có thể lên đến hơn 200,000,000 VND/năm. Với điều kiện sử dụng kết hợp với Estrogens để ngăn ngừa việc thiếu hụt hormone sinh dục thì chất đồng vận GnRH và chất đối vận GnRH về cơ bản rất tít tác dụng phụ hoặc nguy cơ.
Androgens
Testosterone trong một số trường hợp có thể được chỉ định dùng khi nồng độ Testosterone của cá nhân đó xuống quá thấp, nó mang lại một số lợi ích khi được giữ cân bằng ở phạm vi của nữ như tăng ham muốn tình dục, cải thiện tâm trạng và năng lượng, tác động tích cực đến sức khỏe làn da.
Đường dùng thuốc, Liều lượng và nồng độ
Estrogens, Progestogens, và Antiandrogens có sẵn ở nhiều dạng và bằng nhiều đường sử dụng khác nhau. Đường dùng thuốc có thể ảnh hưởng đến sự hấp thụ, phân phối, chuyển hóa và thải trừ hormone trong cơ thể, dẫn đến sự khác biệt rất nhiều giữa các đường dùng thuốc về sinh khả dụng, nồng độ hormone trong máu và các mô cụ thể, hoặc các chất chuyển hóa, các chất này có thể có ý nghĩa khi điều trị.
| Đường dùng thuốc | Viết tắt | Miêu tả cách dùng | Dạng điển hình |
| Đường uống | PO | Nuốt | Viên nén, viên nhộng |
| Đặt dưới lưỡi | SL | Đặt thuốc và hấp thụ dưới lưỡi | Viên nén |
| Đặt trong má | BUC | Đặt và hấp thụ tại má trong hoặc dưới lợi | Viên nén |
| Xuyên da | TD | Bôi và hấp thụ xuyên qua da | Miếng dán, gel, kem bôi |
| Đường trực tràng | REC | Đút và hấp thụ trong lỗ hậu môn | Viên đạn |
| Tiêm bắp | IM | Tiêm vào bắp (ví dụ: mông, đùi, cánh tay) | Dung dịch (Lọ) |
| Tiêm dưới da | SC | Tiêm vào lớp mỡ dưới da | Dung dịch (Lọ) |
| Cấy dưới da | SCi | Cấy vào lớp mỡ dưới da thông qua đường rạch phẫu thuật | Pellet |
Đặt thuốc tại âm đạo là một đường dùng thuốc chính ở phụ nữ hợp giới chứ không phải những phụ nữ chuyển giới. Niêm mạc của “âm đạo giả” không phải là biểu mô như của phụ nữ hợp giới mà là da hoặc ruột kết tùy thuộc loại phẫu thuật âm đạo được thực hiện (Tạo hình âm đạo đảo ngược da dương vật hoặc dùng đại tràng sigma). Vì lý do này, việc sử dụng qua đường âm đạo ở những người chuyển giới có đặc tính giống với đường dùng qua da hoặc trực tràng.
Estradiol
Estradiol và các este của nó thường được sử dụng bằng các đường uống, đặt dưới lưỡi, bôi da, tiêm bắp hoặc tiêm dưới da.
Estradiol đường uống được bán dưới dạng viên nén chứa Estradiol hoặc viên nén chứa Estradiol valerate. Sử dụng Estradiol bằng đường uống thường gặp vấn đề về sinh khả dụng rất thấp và thường chỉ đạt mức nồng độ Estradiol thấp. Dẫn đến hạn chế hiệu quả của nó và không thể ức chế mức Testosterone đầy đủ (Wiki; Leinung et al., 2018; Leinung, 2014). Để khắc phục, có thể đặt thuốc dưới lưỡi thay vì uống. Sinh khả dụng khi đặt dưới lưỡi tăng cao gấp 5 lần so với khi dùng đường uống (Wiki). Tuy nhiên thời gian bán thải khi đặt dưới lưỡi rất ngắn (Wiki), vì lý do đó có thể dùng chia làm nhiều lần trong ngày nhằm mục đích duy trì nồng độ Estradiol ổn định hơn. Khi đặt thuốc trong má cũng cho tác dụng tương tự như khi đặt dưới lưỡi nhưng thường ít được sử dụng vì khá bất tiện (Wiki).
Miếng dán Estradiol xuyên da cũng được sử dụng, và thường cần 2-4 miếng dán khi đơn trị liệu(monotherapy) để đạt được mức nồng độ Estradiol đủ cao nhằm mục đích ức chế tối đa Testosterone. Tương tự với gel bôi Estradiol, khi đơn trị liệu cũng cần bôi với liều lượng lớn. Ngoại trừ trường hợp bôi vào da bìu dái hoặc vùng da ở mép “âm đạo giả”, khi bôi vào vùng này cho nồng độ Estradiol cao hơn rất nhiều khi bôi vào vùng da cánh tay, da bụng, hoặc da bẹn,…
Đối với Estradiol este dạng tiêm ví dụ như Estradiol valerate, Estradiol Benzoate,… Có thể tiêm bắp hoặc tiêm dưới da. Thường thì tiêm dưới da sẽ dễ dàng, thuận tiện và ít đau đớn, được ưa chuộng hơn so với khi tiêm vào bắp. Estradiol este dạng tiêm dễ dàng cho mức nồng độ Estradiol rất cao. Tùy thuộc vào loại Estradiol este được sử dụng, hiệu lực có thể kéo dài từ vài ngày đến vài tuần.
Đường tiêm, xuyên da mặc dù kém thuận tiện hơn so với đường uống, nhưng thường được ưu tiên hơn. Vì đường uống phải qua pha chuyển hóa đầu tiên tại gan, sẽ gây ra nồng độ Estradiol trong gan cao do đó tác động không cân xứng đến quá trình điều biến protein tại gan (Wiki). Đặc biệt khi sử dụng đường uống với liều cao ở người chuyển giới sẽ gây ra các tác dụng phụ như hình thành huyết khối tĩnh mạch sâu, tăng nguy cơ các bệnh tim mạch. Những tác dụng phụ này phần lớn sẽ được loại bỏ khi sử dụng Estradiol đường tiêm hoặc xuyên da với liều lượng hợp lý.
| Thuốc | Đường dùng thuốc | Dạng | Liều lượng |
| Estradiol | Đường uống | Viên nén | 2-10 mg/ngày (Miligram) |
| Đặt dưới lưỡi, đặt trong má | Viên nén | 0.5-2 mg mỗi lần, 1-4 lần/ngày | |
| Xuyên da | Miếng dán | 50–300 μg/ngày (microgram) | |
| Xuyên da | Gel | 2-6 mg/ngày | |
| Cấy dưới da | Pellet | 25-150 mg/ 6 tháng | |
| Estradiol Valerate | Đường uống | Viên nén | 2-10 mg/ngày |
| Đặt dưới lưỡi, đặt trong má | Viên nén | 0.5-2 mg mỗi lần, 1-4 lần/ngày | |
| Tiêm bắp, tiêm dưới da | Dung dịch dầu | 2–6 mg/tuần; hoặc 1.5–4 mg/ 5 ngày | |
| Estradiol Cypionate | Tiêm bắp, tiêm dưới da | Dung dịch dầu | 2–6 mg/tuần |
| Estradiol Benzoate | Tiêm bắp, tiêm dưới da | Dung dịch dầu | 1–3 mg mỗi lần, 2 lần/tuần |
| Estradiol Enanthate | Tiêm bắp, tiêm dưới da | Dung dịch dầu | 4–12 mg/ 2 tuần |
| Polyestradiol Phosphate | Tiêm bắp | Dung dịch nước | 40–160 mg/tháng |
- Với đường uống, 1.5 mg Estradiol tương đương với 2mg Estradiol valerate (Wiki).
- Dựa trên nghiên cứu, sinh khả dụng khi đặt dưới lưỡi cao hơn khi uống từ 2-5 lần (Wiki).
- Liều cho nồng độ tương đương sẽ thấp hơn nhiều khi bôi vào da bìu
- Tùy thuộc vào loại estradiol este dùng khi tiêm
Có sự khác biệt cao về nồng độ estradiol đạt được giữa các cá nhân trong quá trình điều trị bằng estradiol. Có nghĩa là, nồng độ estradiol trong khi điều trị với cùng một liều lượng estradiol có thể khác nhau rất nhiều giữa các cá nhân, không ai giống ai. Sự khác biệt này lớn nhất đối với đường uống và qua da. Do đó, liều lượng khuyến cáo không phải là tuyệt đối và nên được điều chỉnh riêng lẻ kết hợp với xét nghiệm máu trong từng trường hợp cụ thể. Cũng cần lưu ý rằng nồng độ estradiol có thể thay đổi đáng kể giữa lần xét nghiệm này và lần xét nghiệm khác, nhất là với đường đặt dưới lưỡi và đường tiêm. Tuy nhiên, sự biến đổi này có thể dự đoán được.
Sau khi cắt bỏ tinh hoàn (lúc này không còn mục đích phải ức chế Testosterone), liều lượng estrogen có thể được hạ xuống nhiều để gần giống nhất với mức sinh lý bình thường của phụ nữ hợp giới. Sản lượng trung bình của estradiol ở phụ nữ tiền mãn kinh là khoảng 6 mg/chu kỳ kinh nguyệt (tức là một tháng) (Rosenfield et al., 2008).
Progesterone và Progestins
Progesterone và Progestins đều có hoạt động Progestogenic qua đó có hiệu ứng Antigonadotropic (ức chế giải phóng Gonadotropin) nên được sử dụng làm thuốc ức chế Testosterone.
Progesterone có thể được dùng qua đường uống, đường trực tràng hoặc tiêm vào bắp thịt hoặc tiêm dưới da. Nồng độ Progesterone khi dùng đường uống được đo bằng phương pháp xét nghiệm (LC–MS) là rất thấp (<2 ng/dL ở liều lượng 100 mg/ngày) và không đủ để đạt những hiệu ứng mong đợi của Progestogen. Do đó, ngay cả khi sử dụng Progesterone đường uống ở liều cao cũng cho thấy hiệu quả rất kém, không có hiệu ứng Antigonadotropic (Ức chế giải phóng Gonadotropin), điều này đối nghịch rất lớn Progesterone đường tiêm, đặt trực tràng. Ngoài ra, Progesterone qua đường uống cũng bị chuyển đổi quá mức (>90%) thành các chất chuyển hóa Neurosteroid mức độ mạnh như Allopregnanolone, dẫn đến hậu quả là gặp các tác dụng phụ giống nhiễm độc cồn như là say rượu, suy giảm nhận thức/trí nhớ, và tâm trạng thay đổi thất thường. Chính vì vậy, việc dùng Progesterone với đường tiêm được ưa chuộng hơn, mặc dù bất tiện. Progesterone đường tiêm có hiệu quả tương đối ngắn và phải tiêm từ 1-3 ngày/lần, Điều này làm cho nó quá bất tiện để sử dụng cho hầu hết mọi người.
Ngoài ra, Progesterone có thể sử dụng qua đường trực tràng dưới hình thức dạng viên đạn, tên thuốc là Cyclogest. Mang lại hiệu quả cao hơn nhiều so với đường uống, thuận tiện hơn so với đường tiêm khi không phải tiêm, mặc dù chắc chắn là sẽ bất tiện khi sử dụng do phải nhét vào lỗ hậu môn, nhưng đây có lẽ là đường dùng Progesterone tốt nhất cho người chuyển giới.
Ngược lại, Progestins khi dùng đường uống lại có sinh khả dụng rất cao, vì Progestins đối kháng chuyển hóa tại gan, và thụ thể Progestogens biểu hiện rất ít tại gan. Do đó, Progestins lại có thể được sử dụng bằng đường uống và nó cũng là đường dùng Progestins phổ biến nhất, mà không gặp vấn đề gì về tác dụng.
- Progestins đường uống tiêu biểu chính là Cyproterone Acetate được bán dưới tên Androcur
- Progestins dạng tiêm ở Việt Nam thường là Hydroxyprogesterone caproate (OHPC) được bán dưới tên Proluton, thời gian đào thải từ vài tuần đến vài tháng.
| Thuốc | Đường dùng thuốc | Dạng | Liều lượng |
| Progesterone | Đường uống | Viên nang dầu | 100-300 mg mỗi lần, 1-2 lần/ngày |
| Đường trực tràng | Viên đạn, Viên nang dầu | 100-200 mg mỗi lần, 1-2 lần/ngày | |
| Tiêm bắp | Dung dịch dầu | 25-75 mg/ 1-3 ngày | |
| Tiêm dưới da | Dung dịch nước | 25 mg/ngày | |
| Progestins | Đường uống, tiêm bắp, tiêm dưới da | Viên nén, dung dịch dầu, dung dịch nước | Nhiều liều lượng |
Như với estradiol, có sự khác biệt cao giữa các cá nhân về mức nồng độ progesterone. Ngược lại, hầu như không có sự khác biệt giữa các cá nhân trong trường hợp progestin.
Sau khi cắt bỏ tinh hoàn, liều progestogen có thể giảm xuống hoặc có thể ngừng hoàn toàn.
Đối kháng thụ thể Androgens và Cyproterone Acetate
Các thuốc đối kháng thụ thể Androgens và Cyproterone Acetate thường được sử dụng qua đường uống dưới dạng viên nén.
| Thuốc | Loại | Đường dùng thuốc | Dạng | Liều lượng |
| Spironolactone | Đối kháng thụ thể Androgens | Đường uống | Viên nén | 100-200 mg mỗi lần, 1-2 lần/ngày (a) |
| Bicalutamide | Đối kháng thụ thể Androgens | Đường uống | Viên nén | 12.5 - 50 mg/ngày |
| Cyproterone Acetate (CPA) | Progestogen, Đối kháng thụ thể Androgens | Đường uống | Viên nén | 2.5–12.5 mg/ngày (b) |
(a) = Với các thuốc thuần đối kháng thụ thể androgens như Spironolactone và Bicalutamide, liều cao hơn có thể được chỉ định nếu nồng độ Testosterone >200 ng/dL
(b) = Với CPA, một phần tư của viên 10mg -> 1 viên 10mg (2.5-10 mg/ngày) hoặc 1 phần tư của viên 50mg (12.5 mg/ngày), vì CPA bán thải chậm. Liều từ 5-12.5mg/ngày là quá đủ để ức chế tối đa nồng độ Testosterone trong khi liều cao hơn là thừa thãi. CPA bán tại Việt Nam cũng chỉ có loại 50mg 1 viên.
Thuốc ức chế enzym 5α-Reductase
Thuốc ức chế enzym 5α-Reductase được sử dụng bằng đường uống dưới dạng viên nén hoặc viên nhộng.
| Thuốc | Đường dùng thuốc | Dạng | Liều lượng |
| Dutasteride | Đường uống | Viên nhộng | 0.5 mg/ngày |
| Finastereide | Đường uống | Viên nén | 0.25-5 mg/ngày |
Thuốc đồng vận GnRH
Thuốc đồng vận GnRH được tiêm bắp hoặc tiêm dưới da mỗi ngày, hoặc mỗi tháng (tùy liều lượng). Ngoài ra có thể được cấy dưới da mỗi năm một lần hoặc sử dụng dưới dạng xịt mũi (Nasal Spray) hai đến ba lần mỗi ngày
| Hoạt chất | Tên thuốc | Đường dùng thuốc | Dạng | Liều lượng |
| Goserelin | Zoladex | Tiêm dưới da | Cấy phóng thích chậm | 3,6 mg/tháng |
| Leuprorelin | Eligard, Lucrin PDS, Luphere | Tiêm dưới da | Bột pha tiêm, Bột pha hỗn dịch tiêm, hỗn dịch tiêm | 3,75–7,5 mg/tháng |
| 11.25–22.5 mg/3 tháng | ||||
| 30 mg/4 tháng | ||||
| 45 mg/6 tháng | ||||
| Triptorelin pamoate | Diphereline P.R | Tiêm dưới da | Bột và dung môi pha hỗn dịch tiêm, dạng phóng thích kéo dài | Nhiều liều lượng |
| Triptorelin (dưới dạng Triptorelin acetat) | Diphereline | Tiêm dưới da | Bột pha tiêm | 0.1 mg/ 1-7 ngày; 3.75 mg/tháng |
Có ở Việt Nam nhưng cực kỳ đắt đỏ và khó mua, giá tiền từ 2,000,000 đến 15,000,000 VND/ống.
Thuốc tương tự GnRH dùng để ức chế hormone sinh dục, được đánh giá là thuốc an toàn nhất cho người chuyển giới, dùng để kìm hãm quá trình dậy thì trong trường hợp người chuyển giới đó chưa đủ tuổi.
Thuốc đối vận GnRH
Các thuốc đối vận GnRH được phát triển để sử dụng bằng cách tiêm bắp hoặc tiêm dưới da mỗi tháng một lần
Tài liệu tham khảo
Tài liệu này đã được dịch và chỉnh sửa cho phù hợp hoàn cảnh tại Việt Nam dưới sự cho phép trực tiếp từ Aly W. của TransfemScience


